Fecha de publicación
29 Febrero 2024
En OXIGEN salud realizamos unas 200.000 asistencias al año por personal sanitario altamente cualificado. Actualmente, nuestra empresa cuenta con un equipo humano de 71 técnicos sanitarios que dan asistencia a más de 38.000 pacientes.
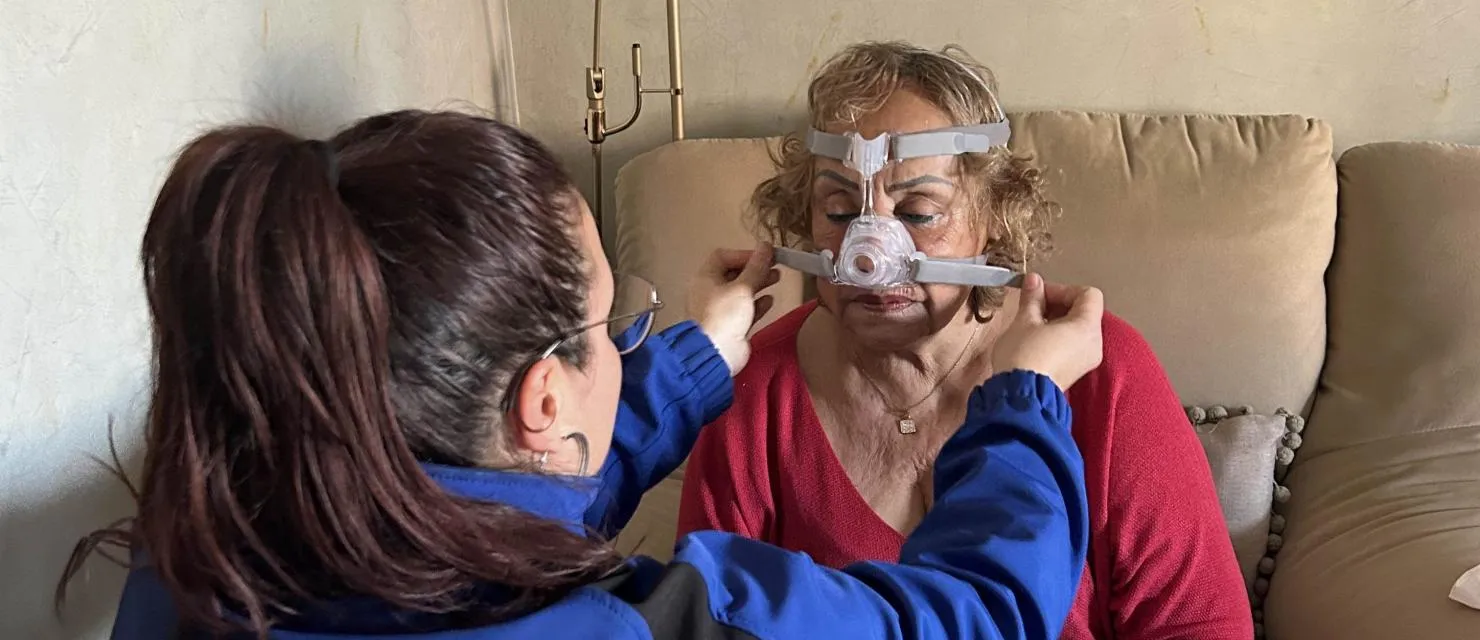
En esta ocasión, hemos entrevistado a Laia Chica, fisioterapeuta de OXIGEN salud desde el año 2019, especializada en terapia manual, máster en terapia del sueño y técnica de emergencias sanitarias. En esta entrevista hemos querido hablar con ella para conocer más a fondo en qué consiste su trabajo asistencial y cómo nuestro personal sanitario afronta su día a día.
¿Puedes explicarnos brevemente tu día a día en OXIGEN salud?
La verdad es que tengo un perfil bastante polivalente ya que estoy en diferentes sitios. Me voy moviendo entre el Call Center, el Punto de Atención al Usuario atendiendo y recibiendo pacientes y la atención domiciliaria realizando revisiones y dando altas.
¿Cuál es el perfil de las personas que visitáis a domicilio?
El 90% de los pacientes que visito sufren apneas del sueño y llevan CPAP, por lo tanto, tienen un problema en la vía aérea. En el 10% restante hacemos aspiraciones, nebulizadores, asistentes de tos y tratamos pacientes que llevan un BiPAP, muchos de ellos con problemas de intercambio de gases. Por lo que respeta al grueso de nuestra actividad, en los pacientes con CPAP conocemos los motivos por los cuales se pueden sufrir apneas del sueño como son la edad, la estructura de la vía aérea, la obesidad, la medicación asociada o el consumo de tabaco o alcohol, pero no sabemos con exactitud por qué han estado diagnosticados nuestros pacientes. La media de años para diagnosticar una apnea del sueño está entre 2 y 5 años en los hombres mientras que en las mujeres es de unos 10 años. Si se retrasa tanto en las mujeres es porque muchas veces se asocia a otras patologías como la fatiga crónica, la depresión o la ansiedad. La mayoría de las mujeres con apneas acostumbran a presentar insomnio, cansancio y dolor de cabeza.
¿De qué manera desde la fisioterapia respiratoria podéis ayudar a nuestros pacientes?
Por un lado, podemos ayudar aconsejando, dando pautas a las personas que tienen un problema respiratorio y, por otro lado, podemos detectar cualquier problema que el paciente nos explique y, consecuentemente, derivarlo al fisioterapeuta o al médico/a. Algunas de estas pautas pueden ser desde como hacer una limpieza de una traqueotomía o una limpieza con un aspirador de secreciones a nivel bucal, hasta pautas de higiene del sueño como por ejemplo no ir a dormir con el estómago lleno o no hacer uso de pantallas.
Cuando llegáis a los domicilios, ¿los pacientes saben para que vais?
Los pacientes que han hecho una prueba del sueño acostumbran a tener un poco más de información pero si no la han hecho son personas bastante desinformadas. Muchas veces hago una labor muy informativo donde les explico que no se con exactitud el motivo por el cual sufren apneas del sueño y que lo han de hablar con el personal médico. Lo que sí que les digo es que, en un principio, no será un tratamiento de corta durada. En la mayoría de casos, el paciente ha de adaptarse a la terapia porque no es fácil. Generalmente, el profesional sanitario prescribe un tratamiento que el paciente necesita, pero a veces creemos que podría ser más evolutivo para facilitar la adaptación del paciente. Habitualmente, cuando se prescribe una CPAP acostumbra a ser un tratamiento crónico. El médico/a receta una CPAP para solucionar el problema de las apneas, pero no tenemos en cuenta que este es un tratamiento paliativo. Tanto los médicos como nosotros deberíamos animar a los pacientes a ser más proactivos con su salud. Un paciente informado y con predisposición a mejorar tiene más herramientas para una buena adherencia y recuperación. Antes comentabas que llevar una CPAP no es fácil.
¿Podrías explicarnos cuáles son los principales problemas de llevarla?
Al principio, cuando llevas una CPAP no duermes en toda la noche y esto dificulta tu día a día. Además, cuando no tienes práctica con este tipo de equipos y te has de poner una mascarilla con 4 arneses en la cabeza, es fácil que se te mueva o que al girarte de lado se te escape el aire hacia los ojos. Por otra parte, inhalar y exhalar correctamente también se hace difícil cuando tienes un chorro de aire que te va continuamente a la cara. No obstante, todos estos problemas se pueden solucionar porque tenemos herramientas para ayudar a los pacientes en este proceso transitorio hasta llegar a la adaptación total. Creo que es fundamental que el paciente comunique los problemas que va teniendo durante este periodo de impás. También han de saber que en los casos en que el paciente no se adapta a la CPAP hay tratamientos alternativos, como la APAP. Este equipo permite mantener una presión mínima constante y cuando detecta la primera apnea hace un ascenso de la presión hasta romperla. Esta alternativa, como tiene un coste superior, los neumólogos solamente la prescriben en los casos en que la adaptación a la CPAP se hace muy difícil.
¿Llevar una CPAP tiene posibles efectos adversos?
Sí, también tiene. Son efectos que aparecen en un principio, pero a medida que te vas adaptando a la terapia van desapareciendo. Los principales serían la aerofagia, dolor de cabeza, problemas de congestión nasal y sangrado de la nariz (epistaxis). También pueden aparecer úlceras por la presión de la mascarilla y bolsas en los ojos debido a un mal drenaje linfático que únicamente desaparecerán si se decide hacer un cambio de mascarilla.
Para concluir, Chica nos ha transmitido que hacer apneas es fisiológico, todos hacemos, lo patológico es hacer 15 o más apneas a la hora. Por eso, cuando nos encontramos con una persona roncadora la hemos de valorar y le deberíamos hacer la prueba del sueño. Chica cree que es clave educar a la población sobre la premisa que roncar no es normal, es el avance de la apnea.
Fuente: redacción propia.