Data de publicació
29/02/2024
A OXIGEN salud realitzem unes 200.000 assistències a l’any per personal sanitari altament qualificat. Actualment, la nostra empresa compta amb un equip humà de 71 tècnics/ques sanitaris que donen assistència a més de 38.000 pacients.
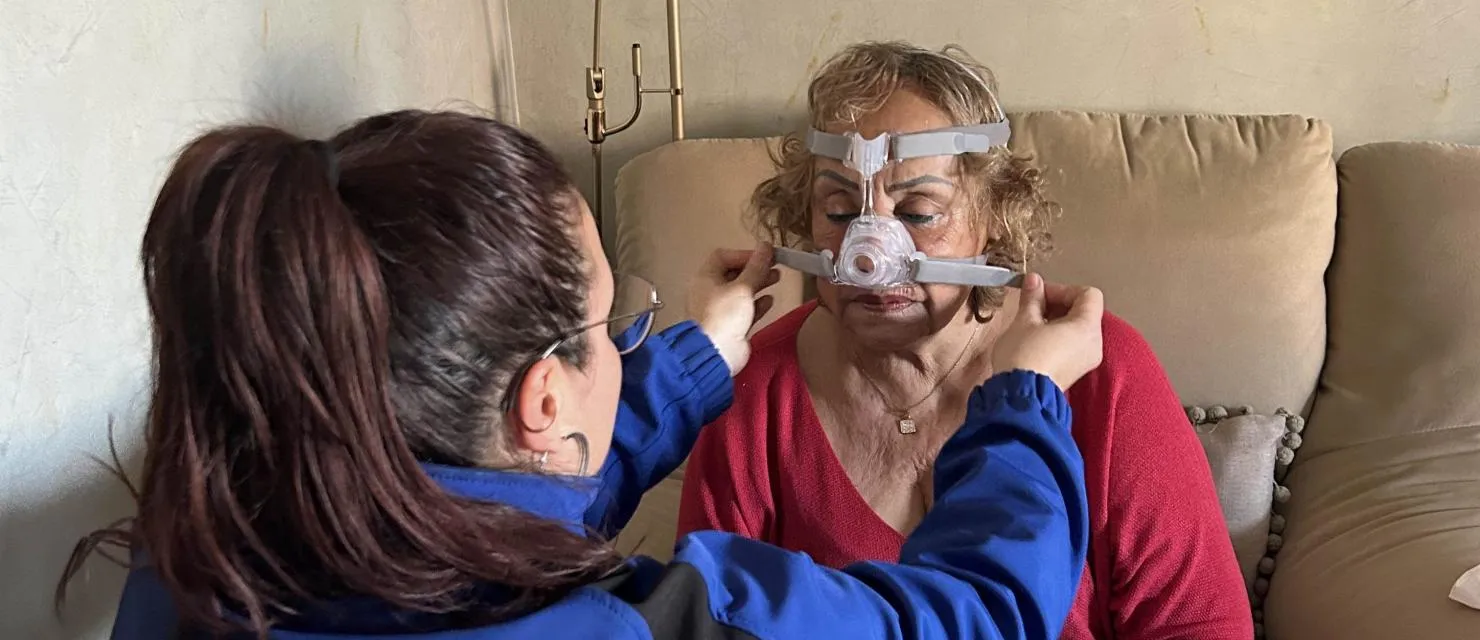
En aquesta ocasió hem entrevistat a Laia Chica, fisioterapeuta d’OXIGEN salud des de l’any 2019, especialitzada en teràpia manual, màster en teràpia de la son i tècnica d’emergències sanitàries. En aquesta entrevista hem volgut parlar amb ella per conèixer més a fons quina és la seva feina assistencial i com el nostre personal sanitari fa front al seu dia a dia.
Explica’ns una mica el teu dia a dia a OXIGEN salud.
La veritat és que tinc un perfil bastant polivalent ja que estic a diferents llocs. Em vaig movent entre el Call Center, el Punt d’Atenció a l’Usuari atenent i rebent pacients i l’atenció domiciliària fent revisions i donant altes.
Quin és el perfil de les persones que visiteu a domicili?
El 90% dels pacients que visito pateixen apnees de la son i porten CPAP, per tant, tenen un problema a la via aèria. En el 10% restant fem aspiracions, nebulitzadors, assistents de tos i tractem pacients que porten un BiPAP, molts d’ells amb problemes d’intercanvi de gasos.
Pel que respecta al gruix de la nostra activitat, en els pacients amb CPAP coneixem els motius pels quals es poden patir apnees de la son com són l’edat, l’estructura de la via aèria, l’obesitat, la medicació associada o el consum de tabac o alcohol, però no sabem amb exactitud per què han estat diagnosticats els nostres pacients. La mitjana d’anys per diagnosticar una apnea de la son està entre 2 i 5 anys en els homes mentre que en les dones és d’uns 10 anys. Si s’allarga tant en les dones és perquè moltes vegades s’associa a altres patologies com la fatiga crònica, la depressió o l’ansietat. La majoria de les dones amb apnees acostumen a presentar insomni, cansament i mal de cap.
De quina manera des de la fisioteràpia respiratòria podeu ajudar als nostres pacients?
D’una banda, podem ajudar aconsellant, donant pautes a les persones que tenen un problema respiratori i, d’altra banda, podem detectar qualsevol problema que el pacient ens expliqui i, conseqüentment, derivar-lo al fisioterapeuta o al metge o metgessa.
Algunes d’aquestes pautes poden ser des de com fer una neteja d’una traqueotomia o una neteja amb un aspirador de secrecions a nivell bucal, fins a pautes d’higiene de la son com per exemple no anar a dormir amb l’estómac ple o no fer ús de pantalles.
Quan arribeu als domicilis, els pacients saben perquè hi aneu?
Els pacients que han fet una prova de la son acostumen a tenir una mica més d’informació però si no l’han fet són persones bastant desinformades. Moltes vegades faig una tasca molt informativa on els hi explico que no sé amb exactitud el motiu pel qual pateixen apnees de la son i que ho han de parlar amb el personal mèdic. El que sí que els hi dic és que, en un principi, no serà un tractament de curta durada.
En la majoria de casos, el pacient ha d’adaptar-se a la teràpia perquè no és fàcil. Generalment, el professional sanitari prescriu un tractament que el pacient necessita, però a vegades creiem que podria ser més evolutiu per facilitar l’adaptació del pacient.
Habitualment, quan es prescriu una CPAP acostuma a ser un tractament crònic. El metge o metgessa recepta una CPAP com a tractament per a solucionar el problema de les apnees, però no tenim en compte que aquest és un tractament pal·liatiu. Tant els metges com nosaltres hauríem d’encoratjar als pacients a ser més proactius amb la seva salut. Un pacient informat i predisposat a millorar té més eines per a una bona adherència i recuperació.
Abans comentaves que portar una CPAP no és fàcil. Podries explicar-nos quins són els principals problemes de dur-la?
Al principi, quan portes una CPAP no dorms en tota la nit i això dificulta el teu dia a dia. A més, quan no tens pràctica amb aquest tipus d’equips i t’has de posar una mascareta amb 4 arnesos al cap, és fàcil que se’t mogui o que et giris de costat i se t’escapi l’aire cap als ulls. D’altra banda, inhalar i exhalar correctament també es fa difícil quan tens un raig d’aire que et va contínuament a la cara.
No obstant, tots aquests problemes es poden solucionar perquè tenim eines per ajudar als pacients en aquest procés transitori fins arribar a l’adaptació total. Crec que és fonamental que el pacient comuniqui els problemes que va tenint durant aquest període d’impàs.
També han de saber que en els casos en què el pacient no s’adapta a la CPAP hi ha tractaments alternatius, com l’APAP. Aquest aparell permet mantenir una pressió mínima constant i quan detecta la primera apnea fa un ascens de la pressió fins a trencar-la. Aquesta alternativa, com té un cost superior, els pneumòlegs només la prescriuen en els casos en què l’adaptació a la CPAP es fa molt difícil.
Portar una CPAP té possibles efectes adversos?
Sí, també en té. Són efectes que apareixen en un principi, però a mesura que et vas adaptant a la teràpia van desapareixent. Els principals serien l’aerofàgia, mal de cap, problemes de congestió nasal i rajat de sang del nas (epistaxis). També poden aparèixer úlceres per la pressió de la mascareta i bosses als ulls degut a un pitjor drenatge limfàtic que únicament desapareixeran si es decideix fer un canvi de mascareta.
Per concloure, Chica ens ha transmès que fer apnees és fisiològic, tots en fem, lo patològic és fer 15 o més apnees a l’hora. Per això, quan ens trobem amb una persona roncadora l’hem de valorar i li hauriem de fer una prova de la son. Chica creu que és clau educar a la població sobre la premissa que roncar no és normal, és l’avançada de l’apnea.

redacció pròpia.